Salvare il Ginocchio dall'artrosi
Lartrosi colpisce tutti i
vertebrati ed e di comune riscontro anche negli
animali, e la malattia cronica oggi piu
frequente, basti pensare che segni di artrosi
possono essere riscontrati in circa un terzo
delle persone sotto ai 30 anni mentre colpisce
quasi la totalita delle persone sopra i 60
anni. Circa il 50% delle persone affette da
artrosi lamenta disturbi tali da consultare il
proprio medico ed assumere farmaci
antinfiammatori.
Con il termine artrosi ci riferiamo a processi
degenerativi con rammollimento od erosione delle
cartilagini articolari ed interessamento delle
strutture circostanti, in particolare losso e
la membrana sinoviale. La cartilagine e un
tessuto elastico che agisce come ammortizzatore
durto e diminuisce lattrito tra un osso e
laltro. Nellartrosi assistiamo ad una
progressiva usura della cartilagine con
diminuzione del movimento articolare, rigidita
,dolore ed infine deformita.
Solo una minima parte dei soggetti affetti da
artrosi necessitano un trattamento chirurgico ed
oggi sono disponibili molteplici approcci
terapeutici a partire dalle cure fisiche e
fisiochinesiterapiche,ai supplementi dietetico
alimentari; negli ultimi anni ha inoltre assunto
importanza la somministrazione di acido
ialuronico per via intrarticolare oltre
allimpiego di vari tipi di ortesi atte a
modificare il carico articolare.
Lartrosi si sviluppa spesso in assenza di una
causa precisa ed in questo caso viene definita
idiopatica. Quando lartrosi si instaura a
seguito di insulti traumatici ,infezioni,
malattie ereditarie,metaboliche od altre
condizioni patologiche, viene definita
secondaria. Tra i fattori di rischio
rammentiamo: eta, poiche assistiamo purtroppo
con linvecchiamento ad una progressiva usura
articolare,il sesso (maggiore rischio nella
donna), obesita ed il sovraccarico funzionale
che puo essere dovuto allattivita lavorativa
o sportiva. Occorre inoltre ricordare che
pregresse lesioni traumatiche articolari,cosi
come linstabilita articolare soprattutto se
associata a meniscectomia e lipotonia muscolare
possono favorire linstaurarsi di un quadro
artrosico del ginocchio.
Trattamento
In primo luogo e compito del medico
leducazione del paziente, talora e necessaria
una modifica delle attivita lavorative o
sportive, oppure il paziente deve essere
indirizzato verso un programma di terapie
fisiche e riabilitative con mobilizzazione e
rinforzo muscolare,tali semplici cure associate
alla diminuzione del peso corporeo possono
efficacemente contribuire nella riduzione dei
sintomi ed aumentare la residua vita
articolare.Ladozione di solette plantari e/o
ginocchiere sono utili per modificare lasse di
carico diminuendo lo stress della zona usurata.
La terapia farmacologia non dovrebbe essere
utilizzata con la disinvoltura con cui spesso e
impiegata,ciononostante riveste un ruolo
fondamentale nel controllo del dolore nelle fasi
iperacute: i farmaci antinfiammatori
diminuiscono la sintesi delle prostaglandine e
riducono di conseguenza il dolore, dovrebbero
essere utilizzati in modo intermittente poiche
un loro impiego per periodi prolungati puo
provocare effetti collaterali importanti.
Il cortisone soprattutto se iniettato a livello
intrarticolare e un farmaco pericoloso da
utilizzarsi con cautela. Medicinali alternativi
quali la cartilagine di squalo, il
condroitin-solfato e la glucosamina possono
essere impiegati per il trattamento dellartrosi
del ginocchio .
Le elettrostimolazioni (Tens) offrono sovente un
temporaneo beneficio in assenza di effetti
collaterali; anche lagopuntura e un
trattamento impiegato nel trattamento del dolore
e dovrebbe essere indagato piu a fondo per
dimostrare il meccanismo di azione ed il
corretto utilizzo.
Terapie fisiche, caldo/freddo, ultrasuoni,
magneto/radar, onde durto,possono dare
beneficio e non hanno controindicazioni di
rilievo.
Infiltrazioni intrarticolari con acido
ialuronico si sono rilevate utili sia per
diminuire il dolore e la tumefazione articolare
che per favorire i processi riparativi nelle
lesioni di modesto grado; la cartilagine e
infatti costituita dai proteoglicani che vengono
precocemente danneggiati dal processo artrosico,
anche lacido ialuronico e un componente del
liquido sinoviale e gioca un ruolo fondamentale
nella lubrificazione articolare ed il suo
livello diminuisce nel processo artrosico.Una
nuova strategia per la cura dellartrosi nelle
fasi precoci e la somministrazione di acido
ialuronico con elevata viscosita iniettato
intrarticolarmente. Recenti studi hanno
dimostrato che tali benefici effetti tendono a
mantenersi per diversi mesi. Un altra
strategia impiegata recentemente per limitare il
sovraccarico articolare e lutilizzo di
particolari ginocchiere che, indossate durante
lo sport, diminuiscono il carico articolare
nella parte soggetta ad usura (unloading braces).
Nuove ricerche hanno dimostrato la capacita di
questi tutori di normalizzare il carico
articolare in soggetti con anomalie dellasse
articolare (ginocchio varo/valgo).
Movimento, esercizio fisico e controllo del peso
corporeo sono infine il sistema piu semplice ed
alla portata di ognuno per limitare il rischio
dellartrosi, e fondamentale esercitare
larticolazione almeno una volta al giorno
privilegiando attivita con limitato carico
(bicicletta, nuoto, esercizi in palestra). Pochi
minuti sono sufficienti a mantenere un buon tono
muscolare,la mobilita e flessibilita
articolare; lesercizio non deve procurare
dolore o tumefazione articolare ed e necessaria
una guida esperta onde evitare attivita
sbagliate o sovraccarichi. La posizione in cui
si dorme (evitare di stare molte ore
rannicchiati) e 5 minuti di stretching al
risveglio aiuteranno ad affrontare meglio il
nuovo giorno.
Trattamento chirurgico
Quando nonostante la prevenzione e le cure
mediche e fisiochinesiterapiche i disturbi
persistano e necessario pensare alla
possibilita di un trattamento chirurgico.
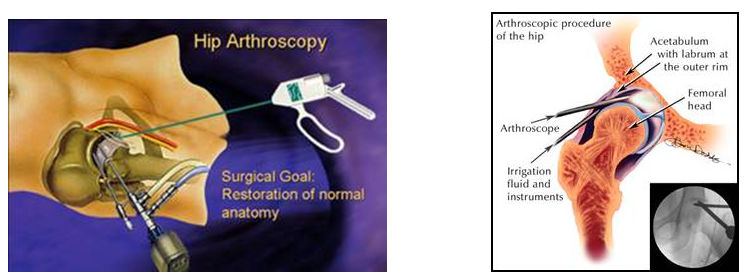
Distinguiamo tra i trattamenti chirurgici quelli
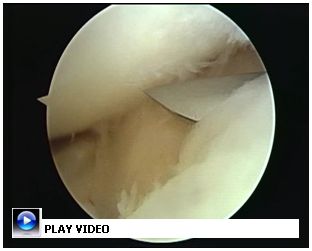
effettuati in artroscopia: da quelli eseguiti a
cielo aperto: i primi comprendono il lavaggio
articolare ,la pulizia con shaving cartilagineo
ed offrono un beneficio a medio termine con una
minima morbilita. Altri trattamenti
artroscopici quali la condroplastica, le
microfratture od i trapianti di cartilagine
richiedono un periodo di scarico articolare ed
una attenta e lunga riabilitazione.
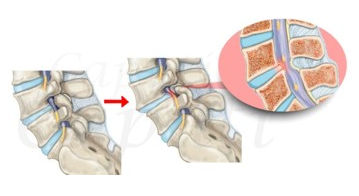
Si ricorre alla chirurgia aperta quando sia
necessario modificare lasse articolare con un
intervento di osteotomia, oppure quando i danni
artrosici siano cosi importanti da richiedere
la sostituzione dellarticolazione del ginocchio
con una protesi; tale intervento dovrebbe essere
considerata lultima spiaggia poiche
nonostante le moderne componenti proteiche
dimostrino proprieta meccaniche tali da
consentire un buon movimento ed una notevole
resistenza allusura e pur vero che un soggetto
relativamente giovane che sollecita molto
larticolazione tendera ad usurare molto prima
la protesi richiedendo così la sostituzione
delle stessa, cosa possibile ma non scevra da
rischi.
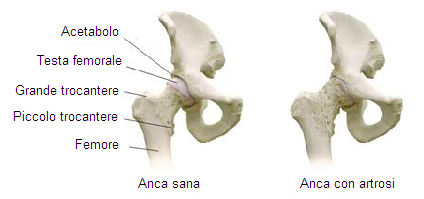
Anatomia del Ginocchio
All'interno del ginocchio due menischi, uno mediale ed uno laterale, funzionano come cuscinetti ammortizzatori facilitando i movimenti e proteggendo l'intera articolazione. Le più comuni lesioni del ginocchio sono proprio quelle a carico dei menischi, due piccole strutture fibrocartilaginee a forma di C poste tra i condili femorali e la tibia. Durante i movimenti i menischi consentono di scaricare il 30-70% del peso gravante sulla cartilagine articolare stabilizzando il ginocchio. La loro forma, leggermente rialzata ai bordi e concava all'interno aumenta inoltre la congruenza delle superfici articolari che formano questa importante articolazione.
Lateralmente entrambi i menischi prendono contatto con la capsula articolare tramite un tessuto connettivo fibroso che prende il nome di paramenisco. Mentre la faccia superiore, leggermente incavata, prende contatto con i condili femorali, quella inferiore, pianeggiante, poggia sulla rispettiva cavità glenoidea della tibia.
I menischi sono formati da cartilagine fibrosa di colore biancastro e particolarmente resistente alle sollecitazioni meccaniche. Il principale componente della cartilagine fibrosa, chiamato collagene di tipo I, si dispone a sua volta lungo fibre circolari in modo da resistere ai carichi esercitati dal femore. Una minima parte di fibre ha invece orientamento radiale e conferisce al menisco una certa resistenza agli strappi longitudinali.
Il menisco mediale o interno assomiglia ad una mezza luna mentre quello laterale o esterno ha un aspetto più circolare, assomiglia di più ad una O. Il menisco laterale copre una maggior porzione della superficie articolare della tibia rispetto al menisco mediale. Ha inoltre una maggiore mobilità.
All'interno del ginocchio i menischi non sono liberi tra le due superfici articolari ma vengono stabilizzati da importanti connessioni. Il legamento trasverso del ginocchio collega infatti tra loro le corna anteriori dei due menischi per poi collegarsi alla rotula. I due menischi prendono inoltre contatto con le fibre dei legamenti crociati anteriore e posteriore accentuando così la loro funzione stabilizzatrice.
Lateralmente i due menischi sono collegati a un fascio fibroso proveniente dalla rispettiva estremità laterale della rotula. Infine delle espansioni dei tendini del muscolo semimembranoso e popliteo si collegano rispettivamente al bordo posteriore del menisco interno ed al bordo posteriore del menisco esterno. Queste ultime connessioni descritte sono importantissime perché danno ai menischi una mobilità attiva e li proteggono da possibili lesione durante i movimenti.
Funzioni del menisco
Un tempo i menischi erano considerati importanti ma non indispensabili e venivano per questo asportati in caso di lesione. Sebbene nel breve periodo questi interventi restituissero rapidamente la funzionalità articolare perduta, alcuni studi successivi dimostrarono una profonda incidenza di artrosi e patologie degenerative nei pazienti che avevano subito questo intervento (meniscectomia).
Oggi le vecchie tecniche sono state quasi completamente sostituite dalla chirurgia artroscopica che nella maggior parte dei casi non rimuove ma sutura la parte di menisco danneggiata. Un susseguirsi di numerosi studi ha infatti chiaramente dimostrato che la conservazione del menisco protegge la cartilagine articolare dai processi degenerativi e che questi sono direttamente proporzionali alla porzione di menisco asportata. Vediamo allora di fare un breve accenno alle numerose funzione dei menischi:
- ammortizzano e ripartiscono uniformemente i carichi ad essi applicati
- aiutano la cartilagine ad assorbire gli urti
- collaborano con i tendini proteggendo l'articolazione dai danni da iperestensione ed iperflessione
- aumentano la congruenza dell'articolazione
- se sottoposti a carico spingono il liquido sinoviale ricco di nutrienti all'interno della cartilagine articolare
- stabilizzano l'intera articolazione
Il menisco è privo di vasi sanguigni fatta eccezione per le sue due estremità. Nei giovani adulti questo apparato vascolare penetra all'interno del menisco mediale per circa il 10-30% della sua lunghezza, mentre in quello laterale la penetrazione è leggermente inferiore (10-25%). Con il passare degli anni si assiste ad una progressiva riduzione dei capillari meniscali. Il nutrimento viene comunque garantito dalla presenza del liquido sinoviale.
Anche le terminazioni nervose meniscali hanno una distribuzione simile a quella vascolare e sono assenti nella porzione centrale. Il loro compito è quello di trasmettere informazioni sulla posizione assunta dall'articolazione.
Al di là di queste finezze è importante ricordare che il menisco è una struttura in buona parte priva di capillari sanguigni. Ne consegue che, fatta eccezione per piccole lesioni periferiche, in caso di un forte trauma le sue capacità riparative se esistono sono estremamente basse.